患者さまへ For patients
妊婦健診
| 週 | 通常超音波検査以外の項目 | 検診間隔 |
|---|---|---|
| 初診 | 子宮頸癌検査、クラミジア検査 | |
| 12-16 | 感染症検査※、不規則抗体検査、貧血検査、血糖検査 | 4週間 |
| 16-20 | 4週間 | |
| 20-24 | 腟培養検査、クラミジア検査 | 4週間 |
| 24-26 | 妊娠糖尿病検査(50gGCT) | 2週間 |
| 26-28 | (超音波スクリーニング検査) | 2週間 |
| 28-30 | 2週間 | |
| 32-34 | 貧血検査、血糖検査、HTLV-1検査 | 2週間 |
| 34-36 | 2週間 | |
| 36-37 | 膣培養(溶連菌)検査、貧血検査 | 1週間 |
| 37-40 | 胎児心拍モニタリング 内診 | 1週間 |
| 40-41 | 胎児心拍モニタリング 内診 | 週2回程度 |
| 41-42 | 胎児心拍モニタリング 内診 | 入院による分娩誘発 |
- ※感染症検査:B型肝炎、C型肝炎、HIV、梅毒
外来診療
外来でお母さんと一緒に赤ちゃんの成長をチェックしていきます。
助産師外来


分からないことや気になることはなんでも聞いてください。
パパママ教室


分娩のイメージを説明します、一緒に共有していきましょう。(現在は再開しました。詳細は妊婦検診時にお尋ねください。)
鉄需要/貧血と妊娠について
妊娠中は非妊娠時よりも血液の量が約1.3~1.5倍に増加するため、一般的に希釈性の貧血になります。そのため妊婦検診では妊娠初期・中期・後期で定期的に貧血の有無をチェックします。貧血を認めた場合、貧血の原因となる他の要因がなければ、妊娠性の貧血と考えます。貧血の程度に応じて、鉄剤内服していただくことがあります。分娩時の出血に備えて、不必要な輸血を防ぐためにも分娩までに極力、貧血を改善しておくことが必要です。日本人女性は鉄の摂取量が不足しがちですから、妊娠中(特に妊娠後期)は日頃から意識的に鉄分を含んだ食品を積極的に摂取することが推奨されます。鉄分を比較的多く含む食材として、動物性食品にはレバーや赤身肉、牡蠣、あさり、いわし、鶏卵などが、植物性食品ではホウレンソウや、大豆、菜の花、小松菜、プルーン、ひじきなどがあります。動物性タンパク質やビタミンCは、植物性食品に含まれる鉄の吸収を促進しますので一緒に摂取できるとより効果的です。
クラミジア感染と妊娠について
クラミジア感染は日本の性感染症で最も患者の多い性感染症で女性の場合は感染していても症状が出ないこともあります。もしお母さんがクラミジア感染している場合、赤ちゃんが生まれてくるときにクラミジア感染してしまうことがあります(産道感染)。赤ちゃんのクラミジア感染は結膜炎や咽頭炎、肺炎などを引き起こします。また、お母さんのクラミジア感染により早産や前期破水の可能性が高くなります。 そこで当院では妊娠20週頃にクラミジア検査を行います。陽性の場合には飲み薬(4錠を1回内服して終了)で治療し、3週間以上あけてから再検査し陰性となることを確認しています。また、パートナーの方にもクラミジア検査・治療をおすすめしています。その他、クラミジア感染は異所性妊娠(子宮外妊娠)や骨盤内感染などを引き起こすことも知られており、早期発見・治療することは重要と考えられています。
B型肝炎と妊娠
妊婦健診では妊娠初期にB型肝炎ウイルスの抗原検査(HBs抗原検査)を行います。陽性の場合は高い確率でお母さんはB型肝炎ウイルスを持っていることを示します。頻度は0.2-0.4%と少ないですが、何も対策をせずに出産すると分娩時に高い確率で赤ちゃんはB型肝炎ウイルスに感染してしまいます。しかし、近年では新規抗ウイルス薬や母子感染防止対策の充実により感染を防ぐことが可能となっており妊娠初期に検査することで赤ちゃんへの重要です。
C型肝炎と妊娠
C型肝炎についても妊婦健診で妊娠初期にC型肝炎ウイルス抗原検査を行います。陽性の場合には今もウイルスに持続感染しているかを調べるため追加で詳細な血液検査(HCV-RNA検査)を行います。陽性となる妊婦は全体で0.2-6%程度と言われています。HCV-RNA検査陽性の場合には赤ちゃんへの感染率は5.8%程度です。もし、お母さんの持っているウイルス量が多い場合は赤ちゃんへの感染を防ぐ目的で帝王切開をすることが検討されます。ただし、赤ちゃんにC型肝炎ウイルスが感染しても問題となるのは数十年後で、新しい抗ウイルス薬により高い確率でウイルスを排除することが可能となっています。 お母さんの持っているウイルス量が多い場合は赤ちゃんへの感染を防ぐ目的で帝王切開をすることが検討されます。ただし、赤ちゃんにC型肝炎ウイルスが感染しても問題となるのは数十年後で、新しい抗ウイルス薬により高い確率でウイルスを排除することが可能となっています。
梅毒と妊娠
近年、日本で梅毒患者が増加しています。梅毒は感染してから発症までの期間に個人差が大きいのが特徴です。感染していても症状のない場合でも胎盤を通して赤ちゃんに感染する可能性があります。そのため、妊娠初期では必ず梅毒に感染していないか血液検査を行います。妊娠初期でお母さんがその後も梅毒治療を受けていないと、40%の確率で赤ちゃんが子宮の中で死亡するという報告もあります。また生まれたのちに梅毒の症状が子供に発症することも報告されています。治療は1日3錠の抗菌薬内服を4週間行い、その後28-32週ごろと分娩時に血液検査で治療効果の確認をします。
膣の培養検査について〜GBS(B群溶血性レンサ球菌)感染症がわかったら〜
B群溶血性レンサ球菌は赤ちゃんに感染すると重篤な経過をたどることがあります。当院では妊婦健診の中期(20週前後)と後期(35週前後)に培養検査を実施しております。膣内や腸管(肛門周囲)といった赤ちゃんが分娩の時に通過する部位や近接する部位に存在しているため、培養検査が必要になります。(なので肛門周囲からも検査をいたしますが、これは赤ちゃんの安全のためです。)B群溶血性レンサ球菌がいることが分かっても(陽性)、分娩中に十分な抗生剤を使用すれば感染を防止することが可能です。陣痛が来たら抗生剤の点滴を使用して分娩に備えます。また抗生剤にアレルギーがある方も別のものを使用して感染防止に努めています。
妊娠とHIV感染
妊娠初期に血液検査でHIV検査を施行します。早期発見・早期治療により母子感染を極力防ぐことを目的にします。HIV感染妊娠は全国的にも極めて少ないため、拠点病院への紹介を行います。
成人T細胞白血病ウイルス(HTLV-1)について
成人T細胞白血病ウイルス(HTLV-1)は、成人T細胞白血病、HTLV-1関連脊髄症、HTLV-1ぶどう膜炎といった疾患の原因となるウイルスです。成人T細胞白血病、HTLV-1関連脊髄症は、現在のところ有効な治療法がなく予後が悪いといわれています。これらの疾患はいずれも感染成立後に長年をかけて発症する特徴があります。感染経路としては母子感染が主要な経路であり、その中でもほとんどが母乳感染といわれています。HTLV-1感染検査にはいくつかの種類がありますが、簡便さから抗体検査が広く行われています。HTLV-1感染成立者は九州・沖縄地域に多いとされているものの全国への拡散傾向もみられることから妊娠30週までのHTLV-1抗体検査が全妊婦に対して推奨されているため当院での妊婦健診でも行います。
風疹と妊娠(産褥ワクチンも含めて)
風疹は発疹、リンパ節腫脹、発熱等の症状があるウイルス感染症です。日本では最近各地で風疹の小流行が起こり、再び風疹は話題となってきています。 妊婦が妊娠初期に初めて風疹に罹患すると、胎児に感染し白内障や先天性心疾患、難聴などを引き起こすことがあり、先天性風疹症候群とよばれます。妊娠16週まで風疹に感染した場合は50%以上、妊娠20週以降に感染した場合は0%と言われています。 初期検査で妊婦さんに抗体があるか確認します。抗体がない場合には妊婦はワクチンを接種できないので、感染予防に努めること、31特に家族は男女を問わず風疹予防接種を受けることをおすすめします。妊婦さんは分娩後に風疹予防接種を受けてください。産褥早期の接種がすすめられており、授乳中でも差し支えはないといわれています。当院でも希望の方に外来で接種可能です。ワクチン接種後は2カ月間の避妊が必要です。しかし、風疹ワクチン接種後に妊娠が判明したり、避妊に失敗したりしても人工妊娠中絶をする必要はないとされています。
その他の感染症追加検査希望の方向け
- トキソプラズマ感染について トキソプラズマはネコ科動物を宿主とする寄生虫の一つで赤ちゃんに感染すると水頭症や頭蓋内石灰化、小頭症、腹水、肝脾腫、胎児発育不全などを起こすことがあります。日本での先天性トキソプラズマ症の発生数は1万出生あたり1.26人と推計されています。近年ではジビエ肉ブームにより妊婦の感染が懸念されています。トキソプラズマ検査は必ず行う検査ではありませんが、妊娠中はトキソプラズマに対する感染予防を行うことが大切です。もし疑わしいエピソードがある場合はお気軽にご相談ください。具体な感染予防例は肉を十分に加熱すること、生肉を控えること、生野菜や果物はよく洗うこと、ガーデニングの際には手袋を着用すること、新しい猫を飼わないこと、飼い猫はできるだけ部屋飼いにすること、猫のトイレ処理は行わないなどです。 トキソプラズマは妊娠初期では胎児感染率は低い一方で重症となりやすく、妊娠後期では胎児感染率は高い一方で症状が出にくいことが多いのが特徴です。お母さんが初めて感染しても7割は赤ちゃんには感染しません。また、感染した3割の赤ちゃんのうち何らかの障害を発症するのは15%と言われています。
- サイトメガロウイルス感染について サイトメガロウイルスは乳幼児の体液からの感染が多く、お母さんが十分な手洗いやうがいをすることで予防できます。胎盤や母乳を通して赤ちゃんに感染することが指摘されており、全妊婦のうち赤ちゃんが感染している頻度は0.3%(症状があるのは0.1%)と言われています。以前に比べて衛生環境の改善などによりサイトメガロウイルスに対する抗体を持っていないお母さんが10%→30%程度と増えているため、妊娠中にお母さんが初感染する可能性が高くなっています。初感染した場合は赤ちゃんに感染する可能性が高く、その影響も大きくなる傾向があります。赤ちゃんに感染すると主に先天性難聴が問題となります、しかし、妊婦健診でサイトメガロウイルスの検査は必須ではありません。その理由は検査で陽性となっても妊娠中の感染でない場合があることや妊娠中に赤ちゃんへの感染が確認されても確立された治療法がないためです。しかし、胎盤を通して母子感染する感染症の中では頻度が最も高く、検査希望の方はお気軽にご相談ください。
妊娠と子宮頸癌検査
妊娠初期に子宮頸癌検査を行います。妊娠中は様々な要因で性器出血が起こり可能性があるので、子宮頸癌由来でないことを事前に検査いたします。また子宮頸部の細胞診異常を認めた場合は妊娠により進行しやすくなるといったことはありませんが、非妊娠時と同様に拡大鏡を使用した精密な管理に努めております。
妊娠中の糖代謝異常について
妊娠中に取り扱う糖代謝異常には、①妊娠糖尿病、②妊娠中の明らかな糖尿病、③糖尿病合併妊娠の3種類があります。①は妊娠中に初めて発見または発症した糖尿病に至っていない糖代謝異常の場合です。②は妊娠中に初めて認識された非妊娠時の糖尿病の診断基準を満たすような場合です。具体的には空腹時の血糖値≧126mg/dL、HbA1c≧6.5%のいずれかを満たした場合に診断します。③は妊娠前より糖尿病と診断されている場合です。①や②の状態でないかを判断するために、妊娠初期と妊娠24週でスクリーニングを行います。妊娠初期は随時血糖値法という検査をします。血糖値が100mg/dL以上の場合を陽性とし、陽性の場合には診断目的に75gOGTTという糖負荷検査をします。陰性の場合でも尿糖強陽性、肥満、糖尿病の家族歴がある場合は糖負荷検査をすることもあります。妊娠24週では、50gGCTという糖負荷検査をします。食事摂取の有無に関わらず50gブドウ糖負荷を行って、1時間後の血糖値が140mg/dL以上の場合を陽性とし、陽性の場合には診断目的に75gOGTTという糖負荷検査をします。75gOGTT検査は、空腹時の血糖値、75g経口ブドウ糖負荷後1時間経過してからの血糖値、2時間経過してからの血糖値を用いて判定します。空腹時の血糖値≧92mg/dL、負荷後1時間値≧180mg/dL、負荷後2時間値≧153mg/dLのいずれか1つでも満たすと妊娠糖尿病と診断されます。ただし、空腹時の血糖値≧200mg/dLあるいは75g経口ブドウ糖負荷後2時間値≧200mg/dLの場合は②の存在を念頭に②の診断基準を満たすか確認します。
不規則抗体と妊娠
出産では、出血が多くなり輸血の必要がある場合が起こります。その時のためにABO式を分娩前に確認しておきます。また、赤血球の表面にはABO式の血液型以外のさまざまな血液型抗原が存在しており、ABO式血液型抗体以外の血液型抗体を不規則抗体といいます。その中には胎盤を通して赤ちゃんに移行し、赤ちゃんに浮腫(むくみ)や貧血を起こすことがあります。妊娠初期にこの不規則抗体がないかを確認します。不規則抗体が陽性の場合は赤ちゃんに症状がないか妊婦健診で注意して診察していきます。
37週以降の胎児チェック
37週以降は1週間に1回の妊婦健診になります。毎回モニターを付けてお腹の張りと赤ちゃんの元気さを確認します。また、赤ちゃんの周りにある羊水量を確認し、胎児の発育、元気さを評価します。内診で子宮口の開きを確認し、分娩のタイミングを判断していきます。
妊娠中の体重変化について
お腹の赤ちゃんはお母さんが食べた食事を栄養として受け取ります。当院では過度な食事制限はせずバランスよくお食事を召し上がっていただくことが大切と考えています。しかし、栄養が必要だからといって体重が増えすぎてしまうと妊娠糖尿病や妊娠高血圧症候群といった病気になる可能性が高くなります。また、赤ちゃんが必要以上に大きく育ちすぎてしまったり、分娩に時間がかかったりすることもあります。 その反対に、妊娠中の体重増加が少ないことにより、低出生体重児や早産になる可能性も高まります。妊娠中の体重については多くのお母さんたちが悩みます。そのため、妊婦健診時には助産師が個別で体重についての相談に のっています 。また、特別な食事指導や体重管理が必要な方は当院の栄養士との 面談も行っています。不安なことはいつでも相談して下さい。
上手な体重管理
~お母さんと赤ちゃんにとって望ましい体重増加はどれくらい?〜 妊娠前のBMI Body Mass Index 肥満度の指標となる数値)別に最適な体重増加の目安があります。 下記の計算式にご自身の非妊時の体重を当てはめて参考にしてみてください。
BMI体重 = ![]() Kg ÷ 身長
Kg ÷ 身長 ![]() m ÷ 身長
m ÷ 身長 ![]() m
m

| 妊娠中(全期間) | 妊娠中期〜後期 | |
| 体格区分(BMI) | 体重増加の目安 | 1週間当たりの推奨体重増加量 |
| 18.5未満(やせ) | 9〜12kg | 0.3〜0.5kg |
| 18.5〜25.0未満(普通) | 7〜12kg | 0.3〜0.5kg |
| 25.0以上(肥満) | 個別対応 | 個別対応 |
規則正しく食べましょう(規則正しい食生活をしましょう)
- よく噛んでゆっくり食べましょう。
- 食事時間を一定にしましょう。間食は時間を決めて食べましょう。
- いつまでもダラダラ食べないようにし、夜遅くの食事に注意しましょう。
- 体重チェックと適度な運動をしましょう。
栄養バランスよく食べましょう
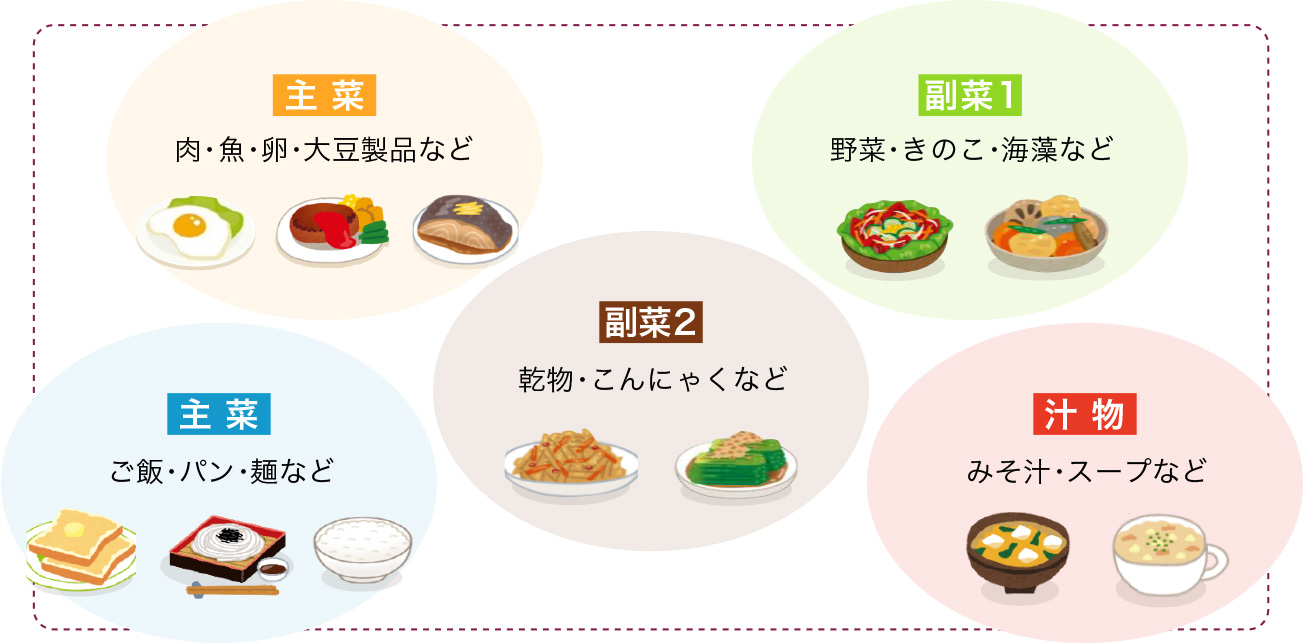
- 主食、主菜、副菜のそろった食事をしましょう
- たんぱく質の多い肉・魚・卵・とうふや納豆など大豆製品は、手のひらサイズで毎食1〜2品食べましょう。
- 野菜は1回の食事で、両手いっぱい食べるようにしましょう。
- 果物は摂りすぎないようにしましょう。(バナナなら中〜1本リンゴなら1/2 個程度)
- 牛乳は1日400mlまたはヨーグルト200〜400gが適量です。(鉄分やカルシウム強化食品がおすすめです)
- 油脂類は1日大さじ12杯までにしましょう。
- 芋類は炭水化物が多いので食べ過ぎに注意しましょう。(じゃが芋中1個とご飯50gは同じエネルギー量です)